大腸カメラで分かる疾患
大腸カメラ検査(大腸内視鏡検査)では、内視鏡を使い、腸粘膜を医師が直接観察することで、さまざまな病気が分かります。
腸の病気は「便秘や下痢を繰り返す」「お腹の張りがある」「血便が出る」など、明らかな症状が出るものばかりではありません。
大腸がんのように無症状で進行していく病気もあるため、40歳以上の方や健康診断で要再検査・要精密検査と判定された方は、ぜひお早めの大腸カメラ検査をご検討ください。
ここでは、大腸カメラで発見・診断できる代表的な疾患を紹介します。
大腸カメラで分かる疾患 Gastric Conditions

過敏性腸症候群
過敏性腸症候群(IBS:Irritable Bowel Syndrome)は、消化器そのものに明確な異常が見られないにも関わらず、慢性的に腹痛や下痢・便秘を繰り返す疾患です。
症状の現れ方によって「下痢型」「便秘型」「混合型(便秘と下痢を繰り返す)」「分類不能型(他3つに分類されない症状)」に分けられます。
日本人の10人に1人が悩んでいるとも言われ、若い方から中高年の方まで幅広い年代で見られる病気です。
過敏性腸症候群のはっきりした原因は分かっていませんが、ストレスや食生活、腸内細菌バランスの崩れ、遺伝的要因、免疫系の異常など複数要因が複雑に絡み合って起こると考えられています。
これらの症状が数週間以上続いている場合、過敏性腸症候群の可能性が考えられます。
過敏性腸症候群の症状は、大腸がんや炎症性腸疾患(潰瘍性大腸炎、クローン病)と似ているため、除外診断として大腸カメラが必要です。
- 慢性的な下痢・便秘(または便秘と下痢を繰り返す)
- 腹痛・腹部不快感(排便後に改善することが多い)
- ストレスや緊張を感じるとお腹の状態が不安定になる
- お腹が張る(腹部膨満感)
- ガスがたまる、おならが頻繁に出る
- 残便感がある
潰瘍性大腸炎
潰瘍性大腸炎(UC:Ulcerative Colitis)は、大腸の粘膜に慢性的な炎症や潰瘍が生じる病気で、炎症性腸疾患の一つです。
症状が起こる「活動期(再燃期)」と、症状が治まる「寛解期」があり、治療を中断するとぶり返してしまうことが多いため、慎重にコントロールしていくことが大切になります。
免疫反応の異常、腸内細菌、遺伝、食べ物などが複雑に影響していると考えられていますが、発症の原因は明らかになっていません。
潰瘍性大腸炎は完全に治すことが難しく、厚生労働省から難病指定を受けている病気ですが、治療を続けることで発症前の状態に近い生活を送ることが可能です。
大腸カメラ検査では、びらんや潰瘍、出血の程度を直接確認でき、病変の範囲や重症度を評価します。
また、採取した組織を病理組織検査で調べることで確定診断に活かします。
症状の程度と炎症の広がりに応じて治療内容を調整するためにも、大腸カメラは欠かせない検査です。
主な症状
- 下痢
- 血便・粘血便
- 腹痛
- 発熱
クローン病
クローン病(CD:Crohn's Disease)は、消化管に慢性的な炎症が起こる原因不明の炎症性腸疾患で、難病指定を受けている病気です。
口から肛門まで、消化管であればどこにでも起こる可能性がありますが、小腸や大腸に多く見られます。
10代〜20代の若年者に発症しやすいとされ、男女比は2:1で、男性に多い病気です。
同じ炎症性腸疾患である潰瘍性大腸炎と同様に「活動期(症状が強く現れる時期)」と「寛解期(症状が治まっている時期)」を長期間にわたって繰り返し、肛門にも病変ができやすいことが知られています。
クローン病と潰瘍性大腸炎は、症状が似ているものの、治療法は大きく異なります。
適切な治療のためには、大腸カメラ検査による詳しい検査が欠かせません。
主な症状
- 腹痛
- 持続的な下痢
- 血便・粘血便
- 体重減少
- 疲労感
- 裂肛(切れ痔)
- 痔瘻(あな痔)
- 肛門周囲膿瘍
- 肛門皮垂
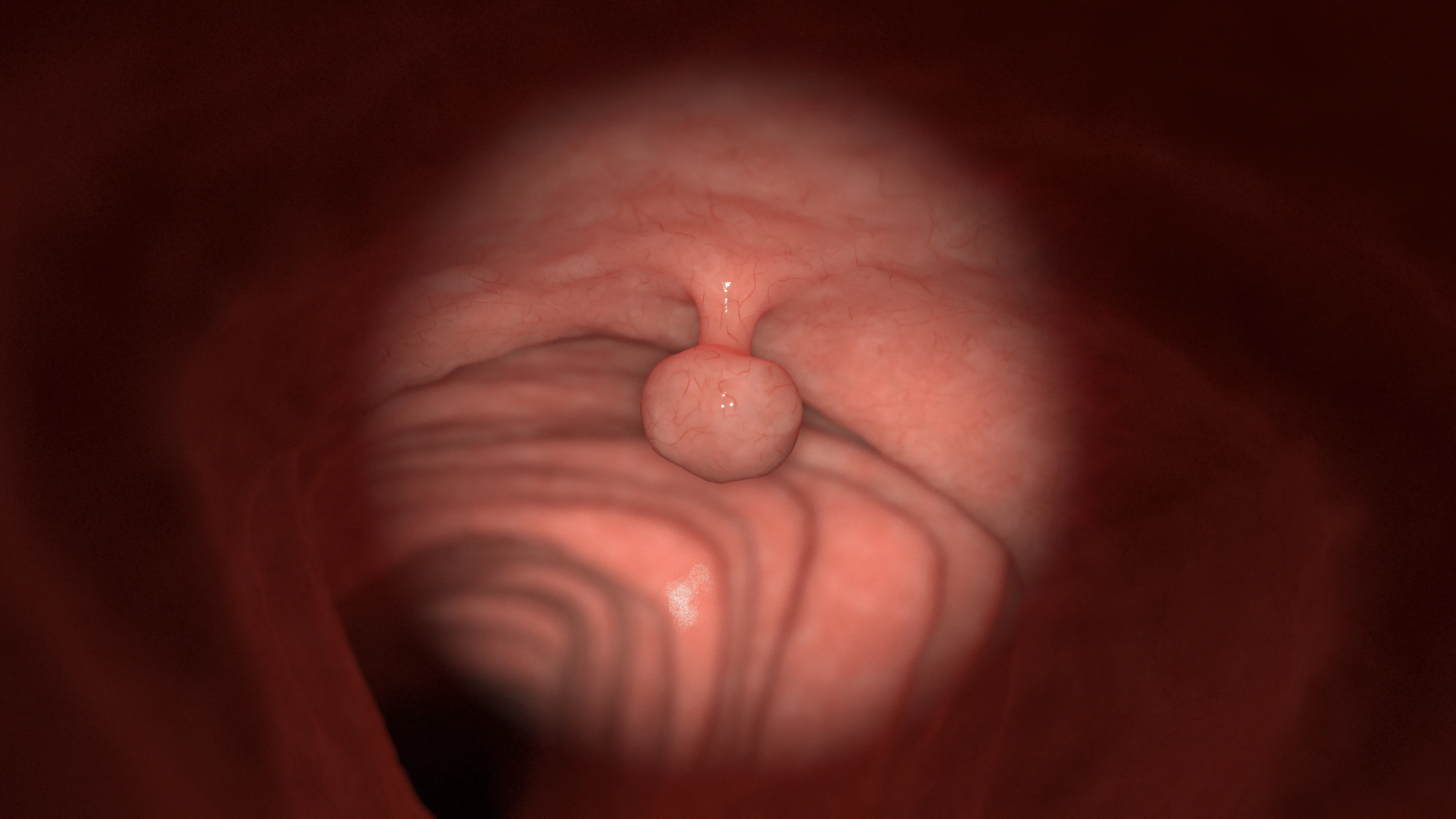
大腸ポリープ
大腸ポリープとは、大腸の粘膜がいぼのように盛り上がった状態を指します。
過形成性ポリープや炎症性ポリープなどいくつかの種類があり、ほとんどが良性ですが、「腺腫性ポリープ」は大腸がんに進行する可能性があるため注意が必要です。
腺腫性ポリープは大腸がんになる一歩手前の状態(前がん病変)とされており、大腸がんの多くが、この腺腫性ポリープから発生することが分かっています。
大きくなるほどがん化リスクが高くなるため、早期の発見・切除が重要です。
大腸カメラ検査では、ポリープの形や大きさ、表面の状態を詳しく観察可能です。
一般的に、5mmを超えるものや不整な形のポリープは、がん化リスクが高いため切除を行います。
初期の大腸ポリープは自覚症状がほぼなく、検査や検診で偶然見つかることがほとんどです。
40歳を過ぎたら、症状がなくても定期的な検査を受け、大腸がんを予防しましょう。
- 初期段階……ほとんど無症状
- 大きくなった場合……便秘、下痢、腹痛、血便など
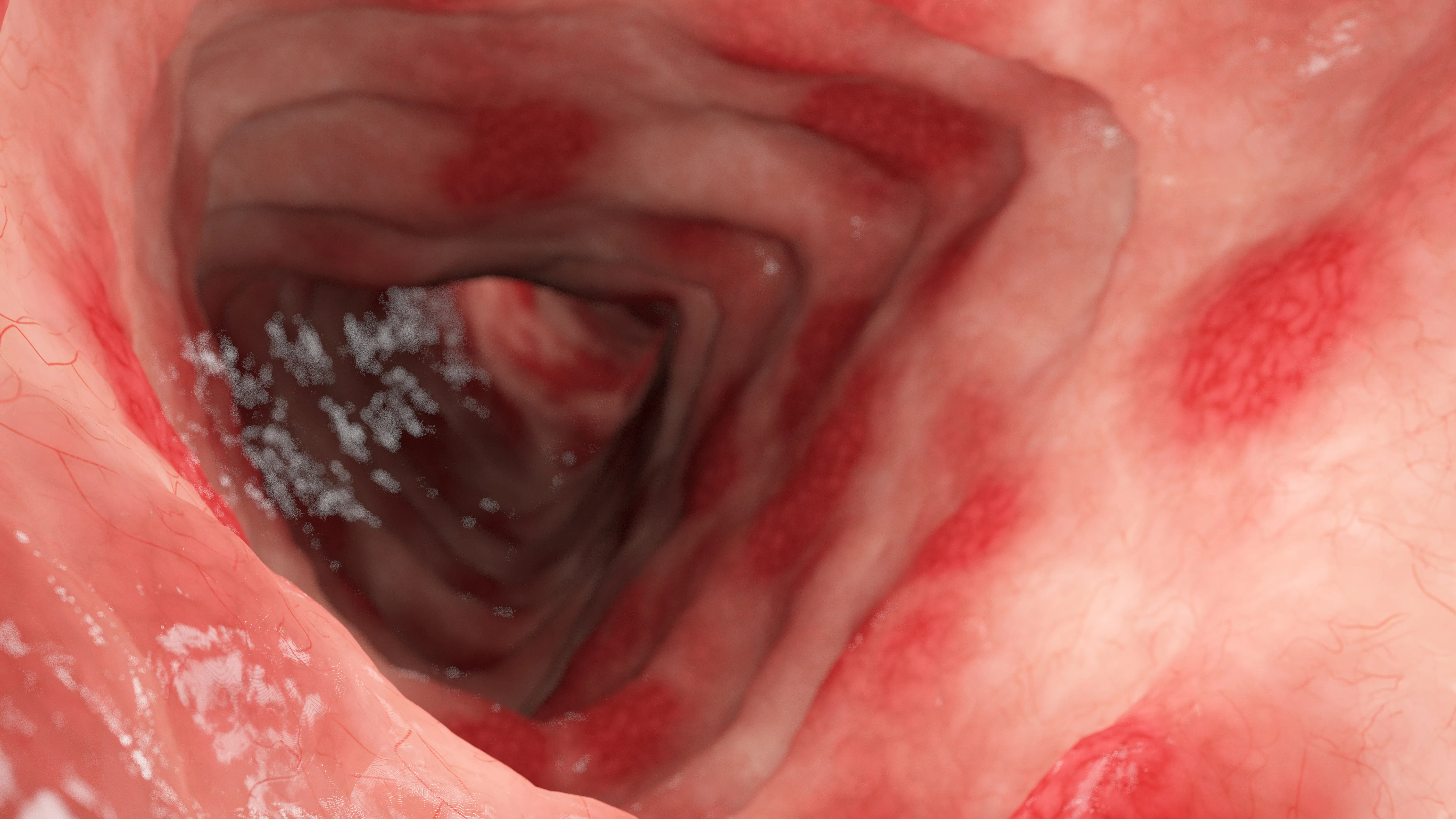
大腸憩室症
大腸憩室症とは、大腸の粘膜の一部に憩室(袋状のへこみ)ができた状態です。
憩室ができていても多くは無症状ですが、細菌感染による「大腸憩室炎」や、憩室の血管が破れて出血する「大腸憩室出血」が起こると、血便や腹痛、発熱が起こることがあります。
憩室ができる原因には、加齢による大腸壁の筋肉層の衰え、食物繊維不足、運動不足、便通などが関わっているとされ、体質的に憩室ができやすい方もいます。
憩室自体は日本人の約4人に1人に見られ、珍しいものではありませんが、自然になくなるものではないため、定期的な経過観察が必要です。
大腸カメラでは、憩室の有無や数、炎症の程度、合併症などを観察できます。
主な症状
- 血便
- 腹痛
- 圧痛
- 発熱
- 吐き気、嘔吐

感染性腸炎
感染性腸炎とは、細菌・ウイルス・寄生虫などが原因で腸に炎症が引き起こされる病気です。
夏はカンピロバクターやサルモネラ菌といった「細菌」、冬はノロウイルス、ロタウイルスなどの「ウイルス」によるものが多く見られます。
汚染された食品や水、衛生状態の悪い環境が原因になるほか、人から感染することもあります。
乳幼児や高齢者の方の場合は重症化しやすく、注意が必要です。
感染性腸炎では、原因菌を特定するために便検査が必要です。
便検査や血液検査では診断が難しいケースや、下痢や発熱などの症状が続く場合は、大腸カメラ検査で他の病気がないかを調べます。
主な症状
- 下痢
- 腹痛
- 嘔吐
- 発熱
- 血便・粘血便

虚血性腸炎
虚血性腸炎は、大腸に血流障害が起き、十分に血液が行き届かなくなることで起こる炎症です。
突然強い腹痛が起こり、その後に下痢や血便が見られることが特徴で、左の側腹部〜下腹部に強い痛みが起こることが多いです。
虚血性腸炎は「血管の原因(動脈硬化、脱水による血流低下など)」と「腸管の原因(便秘による腸管内圧の上昇など)」が複雑に関与し、発症すると考えられています。
特に高齢の女性や便秘、心血管疾患のある方に多く見られ、重度の場合は壊死や穿孔が起こることもあるため、早急な対処が必要です。
大腸カメラ検査をすることで、炎症の程度やびらん・潰瘍など腸壁の状態を確認し、診断に役立てられます。
主な症状
- 突然の強い腹痛
(お腹の左側が痛むことが多い) - 下痢
- 血便

食中毒
食中毒は、細菌やウイルスなどがついた食べ物を食べることで、下痢・嘔吐・腹痛・発熱などの症状を引き起こす病気です。
自然毒(フグ毒、二枚貝の貝毒、毒キノコなど)やアニサキスのような寄生虫による症状も、食中毒に含まれます。
発症までの時間は原因によって大きく異なり、直後に症状が出ることもあれば、1週間以上経ってから症状が現れることもあります。
食中毒の多くは整腸剤、水分摂取、安静といった対症療法で治ることがほとんどです。
ただし症状が長引く場合は、原因を確かめるために大腸カメラ検査が必要になることがあります。
主な症状
- 腹痛
- 下痢
- 吐き気、嘔吐
- 発熱
- 胃痛
- 血便
- 麻痺など神経症状(フグやキノコなど)
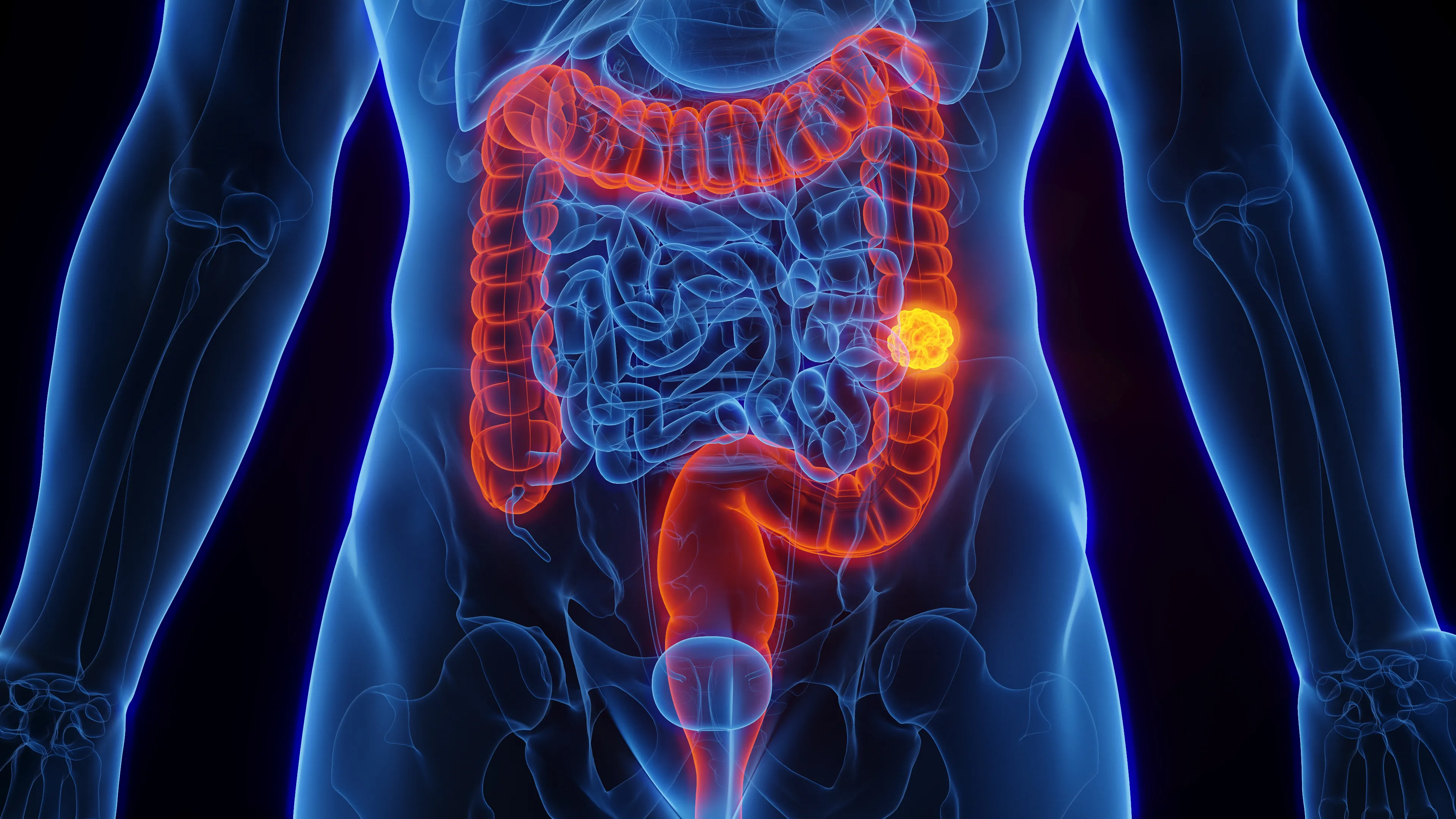
大腸がん
大腸がんは、大腸(結腸と直腸)に発生するがんです。
日本人のがんの中でも罹患数・死亡数で上位を占め、国立研究開発法人国立がん研究センターの統計によれば、2023年のがん死亡数の女性の1位、男性の2位が大腸がんとなっています。
大腸がんは、早期の段階では自覚できる症状がほぼなく、血便や便通異常、体重減少といった症状が現れる頃には進行してしまっているケースが少なくありません。
早期発見には、症状がないうちから大腸カメラ検査を受けることが大切です。
特に40歳以上の方はリスクが高くなるため、早めの検査をおすすめします。
大腸がんの多くは、良性腫瘍である大腸ポリープが、少しずつがん化することで起こります。
大腸カメラによってポリープの段階で発見・切除すれば、がん化を防ぐことが可能です。
大腸がん予防のためにも、定期的な大腸カメラ検査を受けましょう。
進行した大腸がんの主な症状
- 血便
- 腹痛
- 便が細くなる
- 便通異常(下痢や便秘を繰り返す)
- 貧血
- 体重減少
- 残便感(排便後にすっきりしない)
- お腹が張る(腹部膨満感)
